Артроскопия коленного сустава: анатомические особенности, описание лечения
Клиника ортопедии и спортивной травматологии
Травмы коленного сустава и их последствия были и остаются актуальной проблемой для травматологов и ортопедов, и составляют от 4,9% до 9,8% патологии опорно-двигательного аппарата, при этом повреждения капсульно-связочных структур составляют от 43% до 80% повреждений самого коленного сустава. Чаще травмы коленного сустава происходят у лиц молодого и трудоспособного возраста, особенно у спортсменов, занимающихся различным видами спорта, такими как хоккей, футбол, горнолыжный спорт.
Нестабильность коленного сустава — это невозможность его нормальной функции вследствие потери способности к замыканию в период опоры без дополнительных внешних, стабилизирующих приспособлений (наколенников, ортезов).
Основным осложнением повреждений коленного сустава является развитие деформирующего артроза. Несовершенство и несвоевременность диагностики повреждений элементов коленного сустава и, как следствие, неправильное лечение в 47%-60% случаев приводит к развитию различных форм и степеней нестабильности сустава, стойкой инвалидизации пациентов.
Анатомические особенности коленного сустава
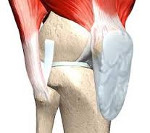
Основными структурами, стабилизирующими коленный сустав, являются передняя и задняя крестообразные связки, внутренняя и наружная боковые связки, мениски, собственная связка надколенника, капсула сустава.
Мениски в коленном суставе выполняют ряд важных функций, которые включают в себя увеличение стабильности и конгруэнтности коленного сустава, распределение и передачу нагрузки, амортизацию ударов, участие в питании и смазывании трущихся хрящевых поверхностей сустава. Структура менисков позволяет им выполнять две очень важные функции — стабилизаторов и демпферов сустава. Удаление мениска уменьшает площадь соприкосновения большеберцовой и бедренной кости. Это приводит к существенному увеличению силы, воздействующей на единицу площади двух суставных поверхностей и как следствие — разрушению хряща.
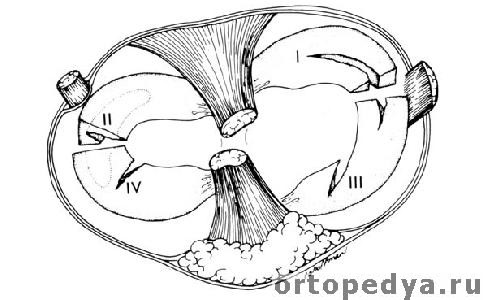
Основные варианты разрыва мениска: I- продольный, II-горизонтальный, III-косой, IV-радиальный. Также встречаются различные их комбинации с формированием мигрирующих лоскутов, фрагментов, хондромных тел.
В случае разрыва менисков у пациента возникает вопрос: а как же сустав будет функционировать без него. Правило следующее: разорванный мениск разрушает хрящ.
Целый мениск лучше для сустава, чем его отсутствие, удалённый мениск — это лучше чем разорванный мениск!
Существуют также методики шва мениска, но целесообразность их использования вследствие дороговизны специального шовного материала и непрогнозируемых отдалённых результатов до сих пор под вопросом.
Передняя крестообразная связка
Основная функция передней крестообразной связки — противодействие переднему смещению голени относительно бедра. Кроме того, ПКС играет большую роль в ограничении внутренней ротации голени, а задние волокна связки являются главными структурами, ограничивающими переразгибание в коленном суставе. Также ПКС играет большую роль в ограничении варусных и вальгусных (боковых) отклонений и несет направляющую функцию при большеберцово-бедренном сгибании-разгибании. В связи с тем, что ПКС расположена в межмыщелковой вырезке, она становится ограничителем наружной ротации большеберцовой кости во время воздействия вальгусного давления при согнутой в коленном суставе ноге.
В любой позиции коленного сустава ПКС остается натянутой за счет своего пучкового строения. Внутренняя ротация увеличивает натяжение ПКС, наружная ротация уменьшает его. Эта анатомическая особенность ПКС помогает ей предотвращать переднее смещение большеберцовой кости относительно бедра на всем протяжении дуги движения.
В случае сгибания коленного сустава в сочетании со скручивающими движениями (особенно внутренней ротацией) ПКС повреждается чаще, чем какие либо другие стабилизирующие структуры коленного сустава.
Прочность на разрыв ПКС 896 Н.
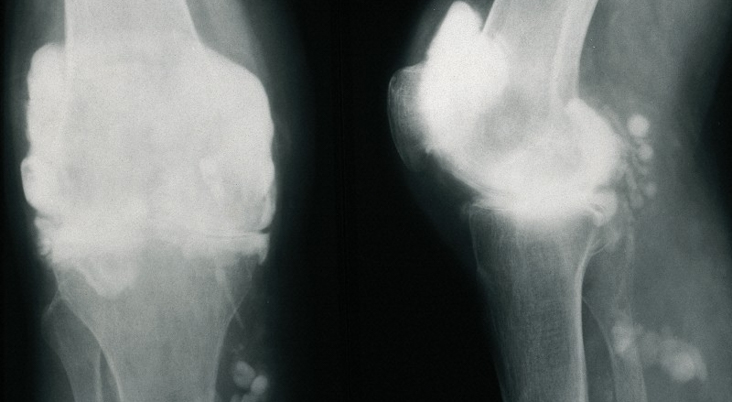
На рисунке показаны результаты МРТ с целой и повреждённой ПКС:
Задняя крестообразная связка
Задняя крестообразная связка предотвращает смещение бедра относительно плата большеберцовой кости во время опоры на сустав, играет важную роль в стабильности коленного сустава. Повреждения задней крестообразной связки диагностируются достаточно редко — у 2-23 % пострадавших с повреждениями коленного сустава. Основной механизм разрыва задней крестообразной связки связан с резким упором в положении сгибания коленного сустава на метафиз большеберцовой кости спереди или ударом по нему. Также возможен разрыв обеих связок (передней и задней) при резком переразгибании голени в коленном суставе с одновременной ротацией.
Лечение
Анатомическое и функциональное своеобразие коленного сустава, невысокая степень конгруэнтности суставных поверхностей, большая степень свободы при его движениях обусловливают возможность частых повреждений, в том числе и капсульно-связочного аппарата. Различные, не физиологические движения в суставе, например, ротационные, частое превышение допустимых нагрузок, являются основными факторами повреждений.
В настоящий момент во всём мире золотым стандартом лечения патологии коленного сустава является артроскопия, когда вся операция выполняется без разреза с использованием нескольких артроскопических доступов, размером 3-5мм.
Разрыв мениска чаще всего требует резекции свободно смещаемого фрагмента. Если мениск разорван продольно полностью в виде «ручки чемодана» или «ручки лейки», — резецируется весь мениск.
Разрыв передней крестообразной связки
Для реконструкции передней крестообразной связки в настоящий момент во всём мире чаще всего используются 3 вида трансплантатов:
- Аутотрансплантат из полусухожильной и нежной мышц, сухожилия которых мы можем пропальпировать через кожу по задней поверхности коленного сустава с внутренней стороны.
- Аутотрансплантат из собственной связки надколенника с двумя костными блоками. Связка надколника имеет ширину примерно 3см и расположена в передних отделах сустава под коленной чашечкой. При пластике берутся средние её пучки.
- Искусственная связка. Используется при артрозе у молодых пациентов, у лиц после 40 лет и спортсменов. Представляет из себя плетёный канат из синтетического материала, диаметром 6мм.
Эндопротез передней крестообразной связки (для фиксации используются титановые винты)

Для фиксации трансплантата в настоящий момент наиболее оправданным является применение титановых или рассасывающихся винтов, которые заклинивают трансплантат в канале, обеспечивая надёжную фиксацию. При необходимости дополнительно используются титановые скобы или кортикальные винты. Существуют также другие способы фиксации. На рисунке представлены этапы аутопластики ПКС и фотографии фиксаторов.
При одновременном повреждении передней и задней крестообразных связок сначала восстанавливается задняя, затем передняя. Также при одновременном повреждении для снижения длительности операции целесообразно использовать искусственные эндопротезы и для ЗКС и для ПКС.
При одновременной травме менисков при артроскопии сначала удаляются мениски, затем производится реконструкция связок.
Дефект хряща при посттравматическом артрозе коленного сустава в случае небольшого дефекта в молодом возрасте возможно восстановить с помощью микроперфораций, или мозаичной хондро-пластики.
Техника микроперфораций
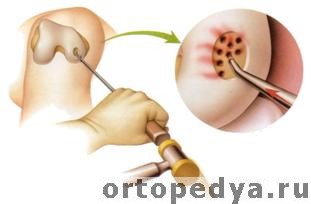
Выделяющаяся кровь затем превращается в фибрин и перестраивается в соединительную ткань, а затем в хрящ. Конечно качество хряща ниже, чем здорового, но операция приводит к уменьшению болевого синдрома. Отрицательная сторона вопроса: длительный период отсутствия нагрузки на оперированную конечность.
При мозаичной хондропластике: для восстановления хрящевого дефекта используется костно-хрящевой аутотрансплантат в виде столбика. Взятие аутотрансплантата производится с ненагружаемой поверхности коленного сустава.
Мозаичная аутохондропластика.
Специалисты реабилитационного центра «Лаборатория Движения» помогут в восстановлении функций опорно-двигательного аппарата
Первичная консультация реабилитолога
Записаться
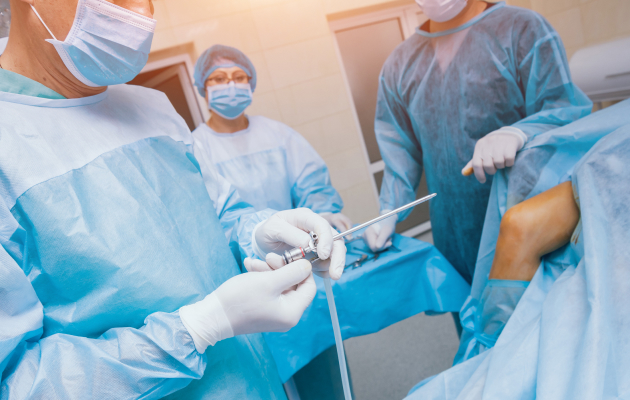
Первоочередная цель, которую преследует артроскопия коленного сустава — возвращение колену подвижности. Малоинвазивная операция позволяет реконструировать любую внутрисуставную структуру и предупредить развитие необратимых дегенеративно-дистрофических изменений. Однако для полноценного восстановления опороспособности и двигательных функций требуется многоэтапная комплексная реабилитация.
Рассказывает специалист ЦМРТ
Дата публикации: 26 Апреля 2021 года
Дата проверки: 29 Апреля 2021 года
Показания к артроскопии коленного сустава
Артроскопия (в переводе с греческого arthron — «сустав», skopeo — «рассматривать») — это эндоскопическая манипуляция, применяемая для диагностики и лечения внутрисуставных повреждений. Проведение артроскопической коррекции коленного сустава рекомендуется в следующих ситуациях:
- частичный или полный разрыв мениска
- нарушение целостности передней крестообразной связки
- острый и хронический вывих (подвывих) надколенника
- перелом коленной чашечки
- посттравматический синовит (скопление воспалительной жидкости в суставной полости)
- наличие патологических синовиальных складок
- отделение хрящевого фрагмента («суставная мышь»)
- дефекты гиалинового хряща
- костно-хрящевые экзостозы, инородные тела и не только
В большинстве случаев операция проводится в два последовательных этапа. Сначала выполняется диагностическая артроскопия коленного сустава, а затем — необходимые лечебные манипуляции. Наиболее оптимальные сроки для оперативного вмешательства после травмы — 10-14 день. В зависимости от характера повреждения операция может длиться от 40 минут до 2 часов.
Противопоказания
Единственным абсолютным противопоказанием к проведению хирургической коррекции является нарушение свертываемости крови. Артроскопия не выполняется в период обострения ревматоидного артрита и других хронических заболеваний.
Эффект от процедуры
Малоинвазивная эндоскопическая реконструкция позволяет, без нарушения анатомической целостности, провести полноценную диагностику, выявить и устранить даже самые незначительные внутрисуставные повреждения. Артроскопия мениска коленного сустава способствует сохранению неповрежденной части хрящевой прокладки и дает высокий шанс на успешное заживление. Благодаря небольшим надрезам практически сводится к нулю риск травмирования близлежащих тканей, снижается вероятность развития воспаления и послеоперационных осложнений.
В отличие от артротомии (рассечения суставной полости), артроскопическая коррекция поврежденных суставных структур не требует иммобилизации и госпитализации. В большинстве случаев, при выполнении всех врачебных рекомендаций, уже через неделю начинает восстанавливаться осевая нагрузка на конечность.
Побочные эффекты и возможные осложнения
Несмотря на то, что артроскопия признана «золотым стандартом» ортопедической хирургии, она, как и любая операция, сопряжена с риском побочных эффектов и осложнений:
- развитие послеоперационного отека и воспаления (из-за неадекватных физических нагрузок)
- замедленный процесс заживления (следствие отсутствия необходимой двигательной активности)
- образование послеоперационных контрактур
- дегенеративные изменения в суставных структурах
- тромбоз глубоких вен
- снижение плотности костной ткани
Большинства нежелательных явлений можно избежать благодаря грамотной организации восстановительных мероприятий.
Цитата от специалиста по реабилитации
Браеску Марина Николаевна Физический терапевт • Стаж 9 лет
Цитата от специалиста по реабилитации
Травмы и заболевания опорно-двигательного аппарата могут существенно снизить уровень активности, как в спортивном плане, так и на бытовом уровне. Реабилитация в «Лаборатории движения» направлена на максимально возможное восстановление, компенсацию нарушенных или полностью утраченных функций. Мультидисциплинарный, комплексный, но в то же время индивидуальный подход позволяет сократить сроки восстановления. Специалисты клиники стремятся сформировать ответственное отношение пациента к реабилитационному процессу и своему здоровью.

Браеску Марина Николаевна Физический терапевт • Стаж 9 лет
Реабилитация после артроскопии коленного сустава
Главная цель реабилитационного периода после артроскопической коррекции — ранняя мобилизация, улучшение функциональности коленного сустава, восстановление опороспособности и амплитуды движений в пострадавшей конечности. Команда специалистов центра «Лаборатория движения» в Санкт-Петербурге предлагает индивидуальные программы физической реабилитации для пациентов различных возрастов и уровней состояния здоровья.
Комплекс реабилитационных мероприятий включает:
- физиотерапевтические процедуры (магнитотерапию, электрофорез и пр.)
- кинезиотерапия (ЛФК)
- массаж
- фармакопунктуру
- постизометрическую релаксацию
- тейпирование
- рефлексотерапию
Комплексная реабилитация после артроскопии в восстановительном центре «Лаборатория движения» — реальная возможность значительно ускорить сроки выздоровления и вернуться к полноценной жизни.
Материал подготовлен при участии специалистов реабилитационного центра ЦМРТ
- Индивидуальный подбор методик реабилитации
- Персональный и групповой тренинг
- Новейшее спортивное оборудование различной степени нагрузки
Специалисты центра

Браеску Марина Николаевна
Физический терапевт стаж 9 лет

Сомов Евгений Вадимович
Невролог • Реабилитолог • Мануальный терапевт стаж 7 лет

Позняк Анастасия Дмитриевна
Физический терапевт • Массажист • Йогатерапевт стаж 3 года

Абдрахманова Юлия Фаритовна
Физический терапевт • Тренер по пилатес стаж 6 лет

Калинина Елена Александровна
Врач ЛФК • Врач спортивной медицины стаж 22 года
Малышев Илья Владимирович
Врач ЛФК • Врач спортивной медицины • Мануальный терапевт • Остеопат стаж 8 лет

Рейхерт Стелла
Врач ЛФК • Врач спортивной медицины стаж 3 года

Дорохина Анна Николаевна
Врач спортивной медицины • Врач ЛФК стаж 2 года

Зубков Игорь Александрович
Физический терапевт

Батомункуева Софья Сергеевна
Врач ЛФК • Врач спортивной медицины стаж 3 года
Записаться в ЦМРТ
Нужна предварительная консультация? Оставьте свои данные, мы вам перезвоним и ответим на все вопросы

Удаление металлоконструкций
Удалять или нет?
Сегодня мы поговорим о показаниях и противопоказаниях к удалению металлоконструкций.
В прошлом году, а может быть и ранее, вам или вашему близкому выполнили операцию остеосинтеза при переломе кости, поставили металлоконструкцию и сейчас встал вопрос: «Удалять или нет?» данная статья поможет вам более взвешенно подойти к данному вопросу.
С одной стороны это ещё одна операция, а с другой стороны инородное тело, вызывающее в организме определенные реакции.
Итак, рассмотрим необходимые условия и показания к удалению металлоконструкции:
— Сращение перелома, по поводу которого была выполнена операция.
Если сращение перелома не наступило, разумеется, удалять металлоконструкцию не следует. Поможет ответить на этот вопрос рентгенологическое исследование, которое в обязательном порядке проводится всем перед операцией. Не сращение перелома в течение 6 месяцев и более называется ложным суставом и требует обращения к травматологу-ортопеду. В большинстве случаев формирование ложного сустава требует повторной операции с удалением старой и постановкой новой металлоконструкции.
— Ограничение подвижности сустава, рядом с которым установлена металлоконструкция.
Металлоконструкция может конфликтовать с суставными структурами, ограничивая движения в суставе. Так же интенсивный рубцовый процесс, вызванный первичной травмой, операцией и металлоконструкцией (которая является инородным телом) может вызывать формирование контрактуры сустава. В такой ситуации при удалении металлоконструкции возможно провести мобилизацию (освобождение) мышц, сухожилий, что при правильной последующем реабилитации позволит существенно улучшить функцию сустава.
— Установлена металлоконструкция низкого качества.
Пластина и винты должны быть выполнены из специальных сплавов и иметь одинаковый химический состав, чтобы снизить вероятность металлоза. Этот процесс представляет из себя коррозию металлических фиксаторов. В окружающих тканях возрастает концентрация железа, хрома, никеля, титана. Сочетание различных марок стали в конструкции усиливает процесс металлоза, весьма неблагоприятно сочетание в металлических сплавах хрома и кобальта, ванадия и титана, высоких концентраций никеля в нержавеющей стали.
Установлена зависимость степени коррозии металлических имплантатов в условиях снижения рН-среды, что характерно при гнойно-воспалительных осложнениях, остеомиелите, а также при длительном пребывании в организме. Электрохимическая коррозия в металлических имплантатах возникает из-за наличия в тканевых жидкостях растворенных солей металлов (Fe, Na, К, Сb и др.), являющихся электролитами.
Определить качество импланта помогает справка из лечебного учреждения и паспорт импланта, который выдают при выписке.
— Миграция, перелом импланта или его элементов.
Если при контрольных рентгенограммах выяснилось, что металлоконструкция начала мигрировать или произошел её перелом — обратитесь к врачу, выполнившему вам операцию, для согласования тактики лечения. Такая ситуация возможна при не сращении кости и/или инфекционном процессе.
— Инфекционный процесс в послеоперационном периоде.
Если после операции были проблемы с заживлением раны, свищи и гнойное отделяемое, врач назначал вам дополнительный курс антибактериальной терапии. Не смотря на то, что сейчас вас может ничего не беспокоить — удалите металлоконструкцию в плановом порядке. Рубцы в такой ситуации являются источником хронической инфекции. Снижение иммунного статуса и травма данной области могут спровоцировать воспалительный процесс, что потребует удаления конструкции в экстренном порядке.
— Необходимость косметической коррекции рубца.
Гипертрофический, келойдный рубец может располагаться на участке тела, подверженному механическому воздействию. Постоянная травматизация, вызывает дискомфорт и ограничения. Например, после остеосинтеза ключицы пластиной лямка рюкзака давит на послеоперационный рубец и человек не может заниматься любым хобби — туризмом.
Удаление металлоконструкции, в отличие от первичной операции, является плановым вмешательством, при котором возможна и полноценная эстетическая коррекция рубца.
— Обязательно проведение этапного удаление металлоконструкции заложенное в лечебную методику.
Наиболее частые ситуации: динамизация перелома костей голени после интрамедуллярного остеосинтеза штифтом с блокированием и удаление позиционного винта после перелома лодыжек. Динамизация перелома позволяет дать необходимую нагрузку на костную мозоль, ускоряя сращение перелома и снижая риск образования ложного сустава. Удаление позиционного винта через 6-8 недель после остеосинтеза перелома лодыжек голени с повреждением дистального межберцового синдесмоза (связки стабилизирующей сустав) позволяет легче восстановить полный объем движений в голеностопном суставе, снизить вероятность развития деформирующего остеоартроза голеностопного сустава и формирования межберцового синостоза (костное сращение большеберцовой малоберцовой костей между собой, нарушающее физиологическую работу сустава).
— Удалите металлоконструкцию если вы занимаетесь спортом или планируете начать это делать.
В особенности это относиться к игровым, контактным и экстремальным видам спорта. При повторной травме выше вероятность перелома по краю пластины и наличие старого импланта будет создавать технические трудности во время операции, особенно если фиксатор установлен более 2-х лет.
— Проконсультируйтесь с травматологом-ортопедом если металлоконструкция находится вблизи сустава.
Любой сустав, получивший травму находится в зоне риска по более раннему развитию деформирующего артроза. Наличие пластины или штифта при операции эндопротезирования (замены сустава на искусственный) будет существенно осложнять оперативное вмешательство, особенно если металлоконструкция установлена 5 лет назад и более.
— Остеопороз (снижение минеральной плотности кости) и наличие фиксатора на нижней конечности.
Пациенты с остеопорозом требуют особенного подхода в выборе металлоконструкций, реабилитации и решении вопроса об удалении фиксатора. Установленная пластина после сращения перелома мешает пластической деформации кости при движении, в процессе которой происходит усиление кровотока в кости. Так же происходит шинирование нагрузки через пластину и создание концентрации напряжения на границе кость-имплант, что также повышает вероятность повторного перелома. Это ситуация требует взвешенного подхода и комплексного обследования пациента.
Теперь давайте разберем противопоказания.
Кроме общих противопоказаний к плановым операциям и анестезиологическому пособию, которые определяются терапевтом, специалистом по вашей профильной патологии (если она есть), анестезиологом следует отметить следующие моменты:
При расположение металлоконструкции в непосредственной близости от сосудисто-нервного пучка, рубцовый процесс вызванный травмой и первичной операцией затрудняет его идентификацию при хирургическом доступе. В такой ситуации возможные риски могут превосходить пользу от удаления металлоконструкции и от оперативного вмешательства стоит воздержаться.
При наличии неврологических нарушений, таких как снижение или исчезновение кожной чувствительности, мышечная слабость или отсутствие активных движений может являтся показанием к невролизу (освобождению нерва от рубцов) и удалению импланта, разумеется при условии сращения перелома. В такой ситуации оптимально проведение операции травматологом-ортопедом совместно с микрохирургом.
Правильно установленный, современный фиксатор, не вызывающий субъективных жалоб и установленный на верхней конечности у пациента с невысокими двигательными запросами в большинстве случаев не требует удаления. В остальных случаях решение об операции удаления пластины, штифта, спиц и других имплантов принимается совместно с врачом травматологом-ортопедом на очной консультации с обязательным проведением рентгенологического обследования.
Если по каким-то причинам у вас нет возможности или желания провести удаление металлоконструкции у врача, выполнившего первичную операцию, предлагаем провести данную операцию в клинике «XXI век».
В большинстве случаев удаление металлоконструкции является менее травматичным вмешательством, чем первичная операция и возможно ее проведение без госпитализации. Центр Амбулаторной Хирургии клиники «XXI век» оснащен необходимым современным оборудованием для безопасного анестезиологического пособия, решения возможных нестандартных ситуаций с имплантами неизвестного происхождения. Возможно проведение операции мультидисциплинарной бригадой совместно с микрохирургом или пластическим хирургом.
Фоторепортаж
с подобной операции, проведенной в нашем Центре Амбулаторной Хирургии.
Записаться на консультацию травматолога можно по телефону круглосуточного колл-центра (812) 380-02-38, или через форму для
on-line записи
.
Стоимость удаления металлоконструкций в нашем центре 12000 руб. + стоимость анестезии от 3500 руб./час в зависимости от вида анестезии.
Памятка для пациентов «Подготовка к анестезии» —
для детей
,
для взрослых
. Вы можете распечатать и заполнить дома или предварительно ознакомиться с вопросами и заполнить в клинике перед операцией.
Подготовка к анестезиологическому пособию и противопоказания
ВАЖНО! Задавая вопрос в этой теме, пожалуйста, напишите:
— Возраст пациента
— Дату травмы и/или операции
— Какой диагноз стоит в выписке
— Какое лечение получали
- Мустафин Р. И., Буховец А. В., Протасова А. А., Шайхрамова Р. Н., Ситенков А. Ю., Семина И. И. Сравнительное исследование поликомплексных систем для гастроретентивной доставки метформина. Разработка и регистрация лекарственных средств. 2015; 1(10): 48–50.
- З.С. Смирнова, Л.М. Борисова, М.П. Киселева и др. Противоопухолевая эффективность прототипа лекарственной формы соединения ЛХС-1208 для внутривенного введения // Российский биотерапевтический журнал. 2012. № 2. С. 49.
- Puccinotti, «Storia della medicina» (Ливорно, 1954—1959).
- https://ortopedya.ru/operacii/artroskopiya_ks/.
- https://mrtpetrograd.ru/stati/reabilitacia/artroskopiya-kolennogo-sustava.
- https://www.mc21.ru/blogs/travmatologiya/151.php.
- Guardia, «La Médecine à travers les âges».