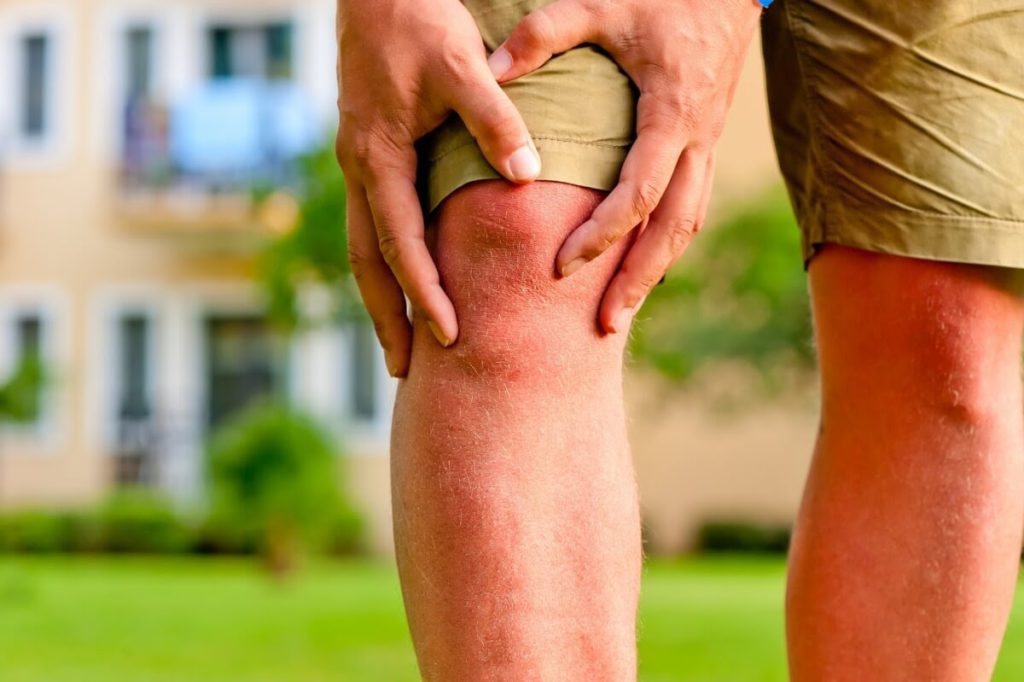
Сильная боль в колене означает наличие неполадок в суставе. Особенность коленного сустава состоит в том, что он принимает на себя основную нагрузку во время движения и физических нагрузок, поэтому часто травмируется. Пораженное колено сложно зафиксировать, поэтому очень важно принять меры по своевременному устранению причины боли.
Причинами болевых ощущений в колене могут быть:
- Травмы (острые повреждения). Являются самой частой причиной. Они возникают после сильного удара, излишнего изгибания сустава и резкого падения на него. При механической травме отмечаются резкая боль, отек, может возникать чувство покалывания, онемения, изменяться цвет кожи в области сустава.
- Артроз (гонартроз) — это разрушение тканей сустава. Гонартроз бывает первичным и вторичным. Первичным болеют пожилые люди, а вторичный вызывают последствия травм или он является осложнением других заболеваний (например, ревматоидного артрита). Симптомы: боль и скованность в суставе. При длительном течении гонартроза движения в суставе могут стать невозможными.
- Артрит (гонартрит) — воспалительное заболевание. Отличительные признаки: боль, которая усиливается при движении, увеличение сустава в размерах, повышение температуры в больном колене, временами покраснение.
- Менископатия — повреждение мениска, которое проявляется резкой болью. При отсутствии должного лечения возможен переход в хроническую форму, в результате чего развивается остеоартроз.
- Сосудистые заболевания. Тромбоз или эмболия (закупорка) артерий, питающих коленный сустав, приводит к остеонекрозу суставных хрящей, что делает ходьбу невозможной. Эффективных методов лечения остеонекроза нет. Проводят эндопротезирование пораженного сустава.
- Периартрит — это воспаление суставной сумки и тканей, которые ее окружают. При периартрите наблюдаются боли в области коленного сустава без четкой локализации. Периартрит чаще всего является посттравматическим осложнением.
- Бурсит — это воспаление синовиальной сумки (бурсы). Причиной бурсита может быть чрезмерное нагружение сустава, инфекция или травма. При этом заболевании отмечается сильная постоянная боль, но сохраняется свобода движений.
- Тендинит — это воспаление связок и сухожилий. Симптомами являются отеки и болезненные ощущения в пораженной области. Они усиливаются при сгибании-разгибании коленей. Продолжительные симптомы тендинита свидетельствуют о тендинозе.
- Киста Бейкера — это осложнение после травмы, гонартроза или гемартроза. Киста Бейкера является скоплением в подколенной сумке суставной жидкости. Для патологии характерна боль при сгибании колена и чувство дискомфорта во время движения. Во избежание осложнения крайне не рекомендуется приседать на корточки.
- Остеомиелит костей голени — это гнойное, сопряженное с инфекцией заболевание, которое является следствием гематогенного остеомиелита, открытого перелома или послеоперационного осложнения. В качестве инфекционного агента, чаще всего, выступают стафилококки.

Выделяют такие виды болей в колене:
- При приседании. Обычно она вызвана заболеваниями сустава, вирусной инфекцией, нехваткой физической активности, плохим питанием. Наблюдается у спортсменов. Если болят колени при приседании, то упражнения следует прекратить. При длительных и частых болях нужно обратиться к врачу.
- При сгибании ног. Это одна из самых частых проблем с суставами. Наблюдается при заболевании Осгуда-Шлаттера, повреждении связок и мениска, кисте Бейкера, инфекционных поражениях и др. При появлении болей необходимо ограничить нагрузку на ногу, отказаться от занятий спортом, носить удобную ортопедическую обувь.
- После бега. Связана с такими заболеваниями как артроз, бурсит, синовит и т.д. В этом случае прекращается нормальное функционирование сустава, а при сильных нагрузках он начинает разрушаться. Требуется провести своевременное лечение этих заболеваний, иначе возможна полная потеря двигательных функций.
- Хруст. Если нет припухлостей, боли и скованности в движении, то опасаться нечего. Однако этот симптом может быть вызван опасным заболеванием — остеоартрозом, при котором повреждается суставный хрящ и появляется сильная боль. Очень важно начать своевременное лечение данной болезни.
Диагностировать причину болей можно следующими способами:
- Общий анализ крови. Позволяет выявить анемию, лейкоцитоз и др.
- Биохимический анализ крови. Выявляет увеличение мочевой кислоты при подагре.
- Рентгеновское исследование. Этот метод позволяет обнаружить патологию костной ткани. При помощи него диагностируют переломы, остеомиелит и остеоартроз. Рентгенологические исследования дополняют компьютерной томографией (КТ). Мениски, связки, бурсы и другие мягкие ткани при рентгенографии и КТ не видны.
- МРТ (магнитно-резонансная томография), ЯМРТ (ядерная магнитно-резонансная томография). Это современное исследование. С его помощью диагностируют патологию мягких тканей сустава (менисков, связок и др.).
- Пункционная биопсия кости. Проводится при наличии подозрений на остеомиелит или костный туберкулез.
- Артроскопия. Ее проводят как для диагностики, так и для лечения, к примеру, при травме мениска.
- УЗИ (ультразвуковое исследование). Это скрининговое исследование, проводимое при подозрении на наличие травматических повреждений, остеоартроза, болезни мениска и пр. Результаты УЗИ нуждаются в верификации рентгенографией (КТ) иили МРТ.

Лечение должно быть комплексным и включать в себя как консервативные методы, так и хирургическое вмешательство. Рассмотрим их поподробнее:
В период обострения лечение должно снять боль и отек, а затем восстановить нормальную подвижность сустава. В первое время после травмы не рекомендуется двигаться без посторонней помощи.
Основа лечения — противовоспалительная терапия. Она предусматривает использование следующих средств: нестероидные противовоспалительные препараты, производные пиразолона, производные индолуксусной кислоты, оксикамы, глюкокортикоиды.
С целью укрепления иммунитета назначают такие процедуры: криоаферез, плазмаферез, гемосорбция, плазмафильтрация, иммуностимуляторы.
Конкретный препарат и способ лечения выбирается лечащим врачом. Также Вы можете проконсультироваться с врачом травматологом онлайн.
Также консервативное лечение предусматривает ледяные компрессы на поврежденный участок для ослабления боли или горячие компрессы для улучшения микроциркуляции крови.
При гемартрозе производится пункция сустава и удаление скопившейся вследствие травмы крови.
Также консервативное лечение включает физиотерапевтические методы: массаж, лечебную гимнастику и санаторно-курортное оздоровление. При необходимости врач назначает специальную диету, предусматривающую ограниченную калорийность.
Для питания хряща и снижения разрушительных процессов используются хондропротекторы.
Наиболее распространенными физиотерапевтическими методиками являются магнитотерапия, лазеротерапия, криолечение, иглорефлексотерапия.
При гонартрозе применяется специальная обувь и наколенники — ортезы. Эта обувь способствует нормализации походки, а наколенники фиксируют больной сустав.
Если после прохождения консервативного лечения не удается достичь требуемой стабильности сустава, показано хирургическое вмешательство.
Наиболее распространенными хирургическими методиками являются артроскопия и эндопротезирование.
Артроскопия — метод позволяет ослабить боль в суставе и увеличить его подвижность. Это способ лечения не только устраняет основное заболевание, но и позволяет вводить в полость сустава лекарства, ослабляющие воспалительные процессы.
Совет врача
Выраженный лечебный эффект при остеоартрозах 2-ой и даже 3-ей стадии дают препараты гиалуроновой кислоты, которые вводят внутрисуставно. Введение гиалуроновой кислоты рассматривают в качестве альтернативы эндопротезированию, когда оно невозможно из-за терапевтических противопоказаний. Это врачебная манипуляция, она имеет противопоказания.

Методика проводится при таких проблемах:
- повреждение менисков и хрящей;
- разрыв связок;
- наличие инородных тел в суставе;
- ревматоидный артрит;
- внутрисуставные переломы.
В период послеоперационной реабилитации рекомендуется строго соблюдать врачебные рекомендации, выполняя лечебную гимнастику, избегая необоснованно ранней нагрузки на конечность.
Эндопротезирование (артропластика) — это операция, при которой осуществляется замена поврежденных частей коленного сустава на искусственный имплантат (эндопротез).
Более 95% эндопротезов, которые ставят по ОМС, функционируют на протяжении 10-15 лет, а потом нуждаются в замене. Сегодня далеко не во всех регионах замену эндопротеза, в отличие от первичной операции, можно оформить по ОМС. Не все пациенты через 10-15 лет способны перенести повторную операцию из-за сердечно-сосудистых и других соматических рисков. Поэтому спешить с эндопротезированием не стоит. Рекомендую прибегать к этой операции только когда исчерпаны все другие возможности лечения.
Эндопротезирование проводится, когда восстановление безболезненной функции коленного сустава невозможно консервативными методами и при помощи артроскопии.
После эндопротезирования возможны гнойные осложнения. Для их профилактики назначают антибиотики. После эндопротезирования требуется длительная реабилитация пациента (до 6-ти мес).
Народные средства могут быть полезными для ослабления боли, но они должны проводиться параллельно с традиционными методами лечения.
При использовании народных средств обязательно следует проконсультироваться с врачом.
Рассмотрим несколько популярных методов:
- Мазь. При боли в коленях следует приготовить 1 ст.л. зверобоя и 2 ст.л. тысячелистника, измельчив их. На водяной бане растапливается 1 ст.л. вазелина. Трава засыпается в горячий вазелин и растирается до однородной массы. Этой мазью следует натирать больные колени на ночь.
- Смесь на основе семян ржи. Следует взять 250 г семян ржи, залить их 2 л воды и прокипятить. После остывания смеси она процеживается, и к ней добавляются 500 г водки, 1 кг меда, 3 ч.л. корня барбариса. Смесь тщательно размешивается и оставляется на 21 день в темном месте. Рекомендуется употреблять смесь по 3 ст.л. перед приемом пищи. Требуется выпить за период лечения 9 л смеси.

При болях в коленях паниковать не стоит. Однако если боль долгое время не проходит, нужно обязательно обратиться к врачу. Это позволит избежать многих неприятностей.
Подробнее о причинах и лечении боли в колене смотрите в видео:
Данная статья написана действующим квалифицированным врачом Константин Тищенко и может считаться достоверным источником информации для пользователей сайта.
Оцените, насколько была полезна статья
Проголосовало 8 человек,
средняя оценка 3.9
Остались вопросы?
Задайте вопрос врачу и получите консультацию хирурга, консультацию ревматолога, консультацию ортопеда, консультацию рентгенолога, консультацию травматолога в режиме онлайн по волнующей Вас проблеме в бесплатном или платном режиме.
На нашем сайте СпросиВрача работают и ждут Ваших вопросов более 2000 опытных врачей, которые ежедневно помогают пользователям решить их проблемы со здоровьем. Будьте здоровы!
Как убрать боль в колене?
Боль в коленях — распространенная жалоба, которая может возникать у людей любого возраста.
Колено представляет собой сустав типа «шарнир», который позволяет ноге сгибаться и разгибаться. Из всех суставов тела колено подвержено наибольшему риску травм, возрастного износа и артритов.
О том, как предупредить и что делать при сильных болях в коленях вы узнаете из этой статьи.
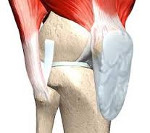
Рис. 1 Строение коленного сустава
Причины боли в колене
Боль в колене может быть вызвана 3 группами причин: травмами, механическими проблемами и артритами.
- Травмы колена могут задействовать связки, сухожилия или суставные сумки (бурсы), а также кости и хрящевые структуры, которые образуют сам сустав. Самые распространенные травмы это:
- Разрыв передней крестообразной связки — одной из соединяющих большеберцовую и бедренную кость. Этой травме подвержены игроки в баскетбол, футбол или другие виды спорта с резкой сменой траектории движения.
- Переломы колена, включая надколенник, могут случаться при столкновении с автомобилем или при падении. При остеопорозе получить перелом колена можно просто сделав неправильный шаг.
- Разрыв мениска наступает из-за внезапного выкручивания колена при опоре на него.
- Коленный бурсит или тендинит. Некоторые травмы вызывают воспаление суставной сумки (бурсы) или сухожилий. У легкоатлетов, лыжников, велосипедистов и тех, кто занимается прыжками с парашютом, может развиться воспаление сухожилия коленной чашечки.
- Механические причины боли в коленях при ходьбе, такие как:
- Артролиты — отделившиеся в результате травмы или заболевания фрагменты суставного хряща, мениска или других структур сустава, находящийся в его полости.
- Синдром трения подвздошно-большеберцового тракта — трение связки о бедренную кость.
- Подвывих надколенника
- Боль в бедре или стопе может изменять манеру ходьбы, но усиливать нагрузку на коленный сустав.
- Артриты. Существует более 100 различных типов артрита, но колено чаще всего поражают:
- Остеоартроз, который иногда называют дегенеративным артритом или артрозом, является наиболее распространенным вариантом. Это состояние изнашивания хряща в коленном суставе с возрастом.
- Ревматоидный артрит — аутоиммунное заболевание, которое может поражать практически любой сустав, включая коленные. Хотя ревматоидный артрит является хроническим заболеванием, которое полностью невозможно вылечить, он имеет разную степень тяжести и периоды ремиссии разной длительности.
- Подагра. Этот тип артрита возникает, когда в суставе накапливаются кристаллы мочевой кислоты.
- Инфекционный (септический) артрит — возникает из-за попадания бактерий в полость сустава и обычно проявляется местным покраснением и повышением температуры в зоне сустава, болью и выпотом (скоплением жидкости в полости сустава). Септический артрит часто сопровождается повышением температуры тела и может быстро вызвать обширное повреждение хряща внутри коленного сустава.
- Миофасциальные болевые синдромы (МБС) — многочисленная группа так называемых мышечно-скелетных болей, источником которых служат мягкие ткани вокруг сустава. МБС бывают локальными или распространенными. Основной признак миофасциальных болей это стойкое ноющее уплотнение в мышце и наличие точки, при давлении на которую боль распространяется в зоны разной отдаленности и даже может вызывать судорожное сокращение мышцы.
- Пателлофеморальный болевой синдром — это общий термин, обозначающий боль, возникающую между коленной чашечкой (по-латински «пателля») и подлежащей бедренной костью («фемор»). Это обычное явление у:
- спортсменов
- молодых людей, особенно у которых есть небольшая деформация коленной чашечки
- пожилых с артритом коленной чашечки.
В коленный сустав боль может иррадиировать из поясницы или тазобедренного сустава, а также быть следствием патологических процессов в стопе — например, чрезмерная пронация или выворачивание внутрь во время ходьбы или бега.
Факторы риска
Ряд факторов увеличивает риск возникновения проблем с коленями, в том числе:
- Избыточный вес или ожирение увеличивает нагрузку на коленные суставы даже во время обычных движений, таких как ходьба или подъем и спуск по лестнице. Большая масса тела также повышает риск остеоартрита, ускоряя разрушение суставного хряща.
- Недостаточная гибкость или сила мышц. Сильные мышцы помогают стабилизировать и защищать суставы, а хорошая гибкость помогает выполнять полный диапазон движений в коленном суставе.
- Определенные виды спорта или физических упражнений. Некоторые виды спорта подвергают колени очень большой нагрузке. Горнолыжный спорт с жесткими лыжными ботинками и возможностью падений, баскетбольные прыжки и повороты, а также повторяющиеся сотрясения в зоне коленных суставов во время спринта или бега трусцой увеличивают риск травмы колена.
- Работа, требующая постоянной нагрузки на колени, например строительство или сельское хозяйство, также может увеличить риск заболеваний коленного сустава.
- Предыдущая травма — наиболее важный фактор риска травмы колена. Часто «новые» травмы оказываются осложнениями старых повреждений.
- Хирургическое вмешательство в анамнезе — еще один потенциальный фактор риска травм в будущем. Нередко, спортсмены, перенесшие операцию, которая успешно восстанавливает функцию коленного сустава, испытывают некоторую степень ухудшения функционального состояния нижней конечности, которая предрасполагает к новым травмам, связанным с чрезмерным перенапряжением.
Классификация
Для удобства начальной диагностики суставной боли в коленях, ее принято делить на 3 большие категории:
● Острая боль, вызванная травмой или чрезмерной нагрузкой.
● Хроническая боль, связанная с избыточной нагрузкой.
● Боль в колене без травм или чрезмерной нагрузки, возможно, связанная с системными заболеваниями.
Таб. Характеристики острой и хронической боли в колене
Диагностика при неопределенной боли в колене
Своевременная диагностика причин позволяет сделать лечение боли в колене наиболее эффективным.
Физикальное обследование при болевом синдроме в колене включает:
- осмотр
- пальпацию («ощупывание» с латинского)
- оценку диапазона движений
- проверку силы и неврологическое обследование
- специальные методы для оценки конкретных диагнозов. Специальные тесты выбираются на основе наиболее вероятной диагностической категории, которая, в свою очередь, основана на анамнезе (истории возникновения и развития заболевания), включая механизм травмы и хронический характер боли.
Боль. Она является самым частым признаком поражения суставов. Для диагностики важна локализация боли, ее степень, характер, факторы, усиливающие или облегчающие, а также время появления — вновь возникшая или повторяющаяся. Имеет значение время максимальной болезненности — до начала первых движений в суставе или после периода двигательной активности, появляется ли боль утром, после пробуждения или в течение дня.
Локализация и выраженность боли могут отличаться в зависимости от причины.
Признаки, которые иногда сопровождают боль в коленях, включают:
- Отек и скованность сустава на больной стороне
- Покраснение и тепло на ощупь
- Ощущение слабости или нестабильности в колене
- Хлопающие или хрустящие шумы
- Невозможность полностью выпрямить колено
Нестабильность сустава — признак слабости связок или мышц, стабилизирующих его и следствие повреждения структур внутри коленного сустава.
Крепитация — характерный хруст при движении в суставе, который определяется на слух или при пальпации колена. Крепитация может быть следствием затвердения хряща на внутренней поверхности сустава или сухожилий вокруг него.
Обычно для постановки диагноза достаточно осмотра врачом, но иногда дополнительное обследование оправдано и включает:
- Анализы крови, например: ревматоидный фактор, концентрация мочевой кислоты, антинуклеарные антитела, антитела к бактериям кишечной группы, хламидиям.
- Методы визуализации:
- Стандартная рентгенография — первичный метод исследования, однако она менее чувствительна, чем компьютерная (КТ), магнитно-резонансная (MPT) томография или ультразвуковое исследование (УЗИ).
УЗИ — удобный и широко доступный метод выявления выпота в сустав и повреждений мягких тканей вокруг колена.
MPT — наиболее чувствительный метод выявления переломов, не визуализирующихся на обычном рентген-снимке, а также изменений мягких тканей и внутрисуставных структур колена.
КТ применимо в тех случаях, когда МРТ пациенту противопоказана или недоступна.
- Артроцентез (пункция сустава) и исследование суставной жидкости — самый точный метод исключения инфекции и выявления кристаллического артрита. Артроцентез имеет значение и при других причинах боли в колене и показан при тяжелом и необъяснимом артрите.
Когда стоит обратиться к врачу?
Не стоит откладывать визит к врачу если:
- Невозможно выдержать нагрузку на колено или появилось чувство, что колено нестабильно.
- Заметен отек коленного сустава, который не проходит самостоятельно.
- Не получается полностью разогнуть или согнуть колено.
- Видна явная деформация ноги или сустава.
- Есть лихорадка, покраснение, боль и припухлость в коленном суставе.
- Беспокоит сильная боль в коленях, связанная с травмой, которая мешает ходить.
Лечение боли в колене
Стратегия того, как убрать боль в колене напрямую зависит от ее причины.
Медикаментозное лечение
Основу симптоматического лечения болевого синдрома в коленном суставе любого происхождения составляют нестероидные противовоспалительные пре-
параты (НПВП). Они применяются для лечения острого и хронического артрита, воспалительных и дегенеративных — связанных с постепенным разрушением — заболеваний суставов, патологии мягких тканей вокруг колена. Прием НПВП уменьшает боль и отечность сустава и способствует разрешению артрита.
Однако НПВП нужно принимать строго по назначению и под наблюдением врача, так как бесконтрольный прием препаратов может приводить к образованию язв в желудочно-кишечном тракте.
Немедикаментозные средства терапии
Физиотерапия необходима для лечения и профилактики многих состояний, влияющих на коленный сустав и окружающие его опорные конструкции. Рис. 2 Комплекс упражнений для коленного сустава
Методы физиолечения при боли в коленях включают в себя:
- холодотерапию (ледовые компрессы)
- растяжение
- упражнения для укрепления мышц.
Лед и возвышенное положение коленного сустава снимает боль и отек. Холод можно прикладывать на колено на 15-20 минут или каждые два-четыре часа, особенно после физической активности. Подойдет мешок со льдом, замороженные овощи или замороженное полотенце. Во время процедуры опухшее колено должно находится выше уровня сердца.
Упражнения на растяжку. В зависимости от характера травмы или состояния, вызывающего боль, можно начинать упражнения на растяжку уже на следующий день после возникновения приступа. Растяжение мышц вокруг сустава нужно проводить мягко и постепенно, удерживая постоянное давление в конце растяжки. Лучше избегать «подпрыгивания» или быстрых «баллистических» растяжек, так как они могут повредить уже травмированные ткани.
Растяжку проводят в течение 20-30 секунд, растягивая каждую мышцу от 3 до 5 раз за сеанс, а сеансы можно выполнять от 1 до 4 раз в день.
Физические упражнения при боли в коленях
Прежде всего нужно знать, что если колено опухло или болит, следует избегать следующих положений и занятий, пока симптомы не исчезнут:
- Приседания
- Стояние или положение сидя на коленях
- Скручивание и поворот
- Бег трусцой
- Аэробика, танцы
- Занятия динамическими видами спорта
Предпочтительными видами нагрузок являются:
- Плавные движения в колене
- Укрепление передних и задних мышц бедра (четырехглавой мышцы и подколенного сухожилия)
- Минимальное сотрясение и воздействие на сустав
- Минимальное необходимое количество сгибаний.
Следующие варианты физической активности являются приемлемыми альтернативами на время лечения и восстановления:
- Быстрая ходьба
- Водная аэробика
- Плавание медленным движением
- Беговые лыжи или эллиптические тренажеры
- Беговая дорожка с мягкой платформой
При наличии показаний для лечения суставной боли в колене могут применяться инъекции препаратов внутрь сустава или хирургическое лечение.
Профилактические меры
Хотя не всегда можно предотвратить боль в коленях, следующие рекомендации помогут профилактировать травмы и ухудшение состояния суставов:
- Поддержание здорового веса. Каждый лишний килограмм создает дополнительную нагрузку на суставы, повышая риск травм и остеоартрита.
- «Быть в форме» и регулярно заниматься спортом. Чтобы подготовить мышцы к занятиям спортом, не следует пренебрегать разминкой и «разогревающими» упражнениями, также нужно регулярно поддерживать хорошую физическую форму.
- Становится сильным, оставаясь гибким. Поскольку слабые мышцы являются основной причиной травм коленей, полезным является укрепление квадрицепсов и подколенных сухожилий. Тренировка на равновесие и устойчивость помогает мышцам, окружающим коленный сустав работать более эффективно. Поскольку напряженные мышцы также могут способствовать травмам, важна растяжка.
Адекватное дозирование нагрузки. Если у человека остеоартрит, хроническая боль в коленях или повторяющиеся травмы, возможно, стоит изменить вид физической активности. Плавание, водная аэробика или другие виды спорта с низкой нагрузкой несколько дней в неделю — хорошая альтернатива.
- Мирский, «Медицина России X—XX веков» (Москва, РОССПЭН, 2005, 632 с.).
- Haeser, «Handbuch der Gesch. d. Medicin».
- https://sprosivracha.com/articles/health/7-chto-delat-pri-boli-v-kolenyah.
- https://temed.ru/tpost/a2o3k522f1-kak-ubrat-bol-v-kolene.
- Мустафин Р. И., Буховец А. В., Протасова А. А., Шайхрамова Р. Н., Ситенков А. Ю., Семина И. И. Сравнительное исследование поликомплексных систем для гастроретентивной доставки метформина. Разработка и регистрация лекарственных средств. 2015; 1(10): 48–50.